Άρθρο υπό συνεχή ανανέωση των πληροφοριών του
Στις 31 Δεκεμβρίου 2019, ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) ενημερώθηκε σχετικά με συρροή κρουσμάτων πνευμονίας άγνωστης αιτιολογίας, που εκδηλώθηκε στην πόλη Wuhan της επαρχίας Hubei στην Κίνα. Στις 7 Ιανουαρίου οι Κινεζικές αρχές επιβεβαίωσαν την απομόνωση ενός νέου ιού από κλινικά δείγματα των ασθενών, ο οποίος αναγνωρίστηκε ως το παθογόνο αίτιο της συρροής. Ο νέος ιός ανήκει στην οικογένεια των κοροναϊών και είναι ο έβδομος κορωνοϊός που μπορεί να μολύνει ανθρώπους, μαζί με τους SARS-CoV (Severe Acute Respiratory Syndrome - Coronavirus) και MERS-CoV (Middle East Respiratory Syndrome - Coronavirus) που προκαλούν σοβαρότερη νόσο, αλλά και τους HKU1, NL63, OC43 και 229E, που προκαλούν λιγότερο σοβαρή νόσο, όπως το κοινό κρυολόγημα. Ο νέος ιός προσωρινά πήρε το όνομα 2019-nCoV και μετονομάστηκε τελικά σε SARS-CoV-2 και η νόσος που προκαλεί ονομάσθηκε νόσος από κορονοϊό 2019 (Coronavirus Disease 2019, Covid-19).
Όσον αφορά την κλινική εικόνα, τα άτομα με λοίμωξη COVID-19 μπορεί να παρουσιάσουν ένα ευρύ φάσμα συμπτωμάτων, με ήπια έως βαριά κλινική εικόνα. Τα συχνότερα συμπτώματα της λοίμωξης είναι ο πυρετός, ο βήχας (συνήθως ξηρός αλλά μπορεί και με απόχρεμψη), η δυσκολία στην αναπνοή και η καταβολή. Λιγότερο συχνά συμπτώματα είναι οι μυαλγίες, το ρίγος, η κεφαλαλγία, ο πονόλαιμος, η ρινική καταρροή, η αιφνίδια απώλεια της όσφρησης και της γεύσης και η διάρροια. Τα συμπτώματα εκδηλώνονται 2-14 ημέρες μετά την έκθεση στον ιό (συνήθως 3-7 ημέρες) ενώ επίσης, είναι πιθανό κάποια άτομα να παραμείνουν ασυμπτωματικά.
Πότε πρέπει να αναζητήσετε ιατρική φροντίδα
Αναζήτηση άμεσης ιατρικής βοήθειας πρέπει να γίνεται όταν εμφανιστεί:
- Δυσκολία στην αναπνοή, επιδείνωση της δύσπνοιας.
- Σε επίμονο πόνο ή πίεση στο στήθος.
- Εμφάνιση σύγχυσης ή έντονης υπνηλίας.
- Εμφάνιση κυάνωσης (κυανή χροιά) των χειλιών ή του προσώπου.
Καλέστε άμεσα το 166 (ΕΚΑΒ) και αναφέρετε το πρόβλημά σας και την πιθανότητα να νοσείτε από Covid-19. Καλύψτε το πρόσωπό σας αν είναι δυνατό πριν φτάσει η ιατρική βοήθεια.
Παρά το γεγονός ότι οι περισσότεροι ασθενείς εμφανίζουν ήπια νόσο, αναφέρονται και σοβαρά περιστατικά, κάποια από τα οποία με ανάγκη νοσηλείας σε μονάδα εντατικής θεραπείας (κατά μέσο όρο 8 ημέρες μετά την έναρξη των συμπτωμάτων το 32% χρειάστηκαν νοσηλεία σε μονάδα εντατικής θεραπείας), ενώ θανατηφόρος κατάληξη αναφέρεται στο 2,9% των εργαστηριακά επιβεβαιωμένων κρουσμάτων.
Από την ακτινογραφία θώρακος αναμένεται εμφάνιση ποικιλίας απεικονιστικών ευρημάτων, με συχνή παρουσία αμφοτερόπλευρων διηθημάτων στο πνευμονικό παρέγχυμα (όπως συχνά απαντά σε άλλους τύπους ιογενούς πνευμονίας).
Ορισμός κρούσματος για λοίμωξη από τον νέο κορονοϊό Covid-19 (2019-nCoV)
Ο νέος κοροναϊός Covid-19 (2019-nCoV) έχει απομονωθεί σε κλινικά δείγματα του αναπνευστικού, ενώ γενετικό υλικό (RNA) του ιού έχει ανιχνευθεί και στο αίμα και τα κόπρανα.
Όσον αφορά τα κλινικά δείγματα που λαμβάνονται για την ανίχνευση λοίμωξης από τον Covid-19 (2019-nCoV), τα δείγματα από το κατώτερο αναπνευστικό αναμένεται να έχουν υψηλότερη διαγνωστική αξία από δείγματα του ανώτερου αναπνευστικού συστήματος. Ο Παγκόσμιος Οργανισμός Υγείας (WHO) συστήνει να λαμβάνονται κλινικά δείγματα από το κατώτερο αναπνευστικό σύστημα, όπως πτύελα, ενδοτραχειακές εκκρίσεις ή βρογχοκυψελιδικό έκπλυμα, όποτε αυτό είναι εφικτό. Εάν οι ασθενείς δεν εμφανίζουν συμπτώματα ή σημεία λοίμωξης κατώτερου αναπνευστικού ή εάν η λήψη δείγματος από το κατώτερο αναπνευστικό δεν είναι εφικτή, θα πρέπει να λαμβάνονται κλινικά δείγματα από το ανώτερο αναπνευστικό, όπως ρινοφαρυγγικές εκκρίσεις ή συνδυασμός δειγμάτων ρινοφαρυγγικού και στοματοφαρυγγικού επιχρίσματος.
Τι γνωρίζουμε:
Ονοματολογία ιού:
- Διεθνής Επιτροπή για την Ταξινόμηση των Ιών (ICTV): SARS-CoV-2 - Severe Acute Respiratory Syndrome - Coronavirus 2 (Σοβαρό Οξύ Αναπνευστικό Σύνδρομο από Κορονοϊό 2)
- Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ): Νόσος από κορονοϊό 2019 (Coronavirus Disease 2019, Covid-19).
Ιολογία:
- Πρόκειται για έναν κορονοϊό που παρουσιάζει τη μεγαλύτερη γενετική ομολογία (περίπου 96% κατά μήκος του γονιδιώματος), με το στέλεχος RaTG13 που απομονώθηκε από νυχτερίδα στην Κίνα.
- Οι κορονοϊοί είναι μεγάλοι RNA ιοί και 2 από τους 4 υποτύπους τους προσβάλλουν τον άνθρωπο.
- Άλλοι ξενιστές: νυχτερίδες, θηλαστικά πχ καμήλες, μυρμηγκοφάγοι.
- 4 ανθρώπινοι κορονοϊοί είναι ενδημικοί παγκοσμίως και ευθύνονται για >10-30% των λοιμώξεων του ανώτερου αναπνευστικού ήπιας συμπτωματολογίας (το λεγόμενο κοινό κρυολόγημα).
- ο κοροναϊός Covid-19 μπορεί να επιβιώσει σε επιφάνειες όπως το πλαστικό, το γυαλί, το μέταλλο και το ξύλο (π.χ πόμολα, χειρολαβές) για ένα ευρύ χρονικό διάστημα από δύο ώρες έως και εννέα ημέρες, κατά μέσο όρο. Σε χαμηλή θερμοκρασία ευδοκιμούν και μπορούν να ζήσουν σε αντικείμενα για έως και 28 ημέρες, αν η θερμοκρασία είναι χαμηλότερη από τέσσερις βαθμούς ενώ αντίθετα, οι θερμοκρασίες που ξεπερνούν τους 30οC μειώνουν κατά πολύ τις πιθανότητες επιβίωσής του (ο ιός αδρανοποιείτε αποτελεσματικά με θέρμανση στους 56 °C για 30 λεπτά).
- Ο ιός είναι ευαίσθητος στην υπεριώδη ακτινοβολία και εύκολα μπορεί να καταστραφεί με απλά προϊόντα καθαρισμού* (πχ. το απολυμαντικό με βάση το οινόπνευμα σκοτώνει τον ιό μόλις σε ένα λεπτό και η χλωρίνη σε οποιοδήποτε μολυσμένο αντικείμενο που απολυμανθεί σε μόλις τριάντα δευτερόλεπτα). Η χλωροεξιδίνη (chlorhexidine) δεν μπορεί να απενεργοποιήσει αποτελεσματικά τον ιό.
* United States Environmental Protection Agency - List N: Disinfectants for Coronavirus (COVID-19).
Δομή του ιού:
- Ο ιός SARS-CoV-2 ανήκει στην κατηγορία των ιών με φάκελο (envelope) και περιέχει μονόκλωνο RNA ως γενετικό υλικό θετικής πολικότητας. Ο ιός ταξινομείται στην οικογένεια των β-κορονοϊών (Beta-coronaviruses) μια κατηγορία ιών που προσβάλλουν ανθρώπους και άλλα θηλαστικά. Η διάμετρος του ιικού σωματιδίου είναι περίπου 65–125 nm, και περιβάλλεται από λιπιδιακή διπλοστοιβάδα που στην εξωτερικό της προσδένεται η γλυκοπρωτεΐνη spike (S) που παρομοιάζει με εξοχές στέμματος. Στο εσωτερικό του φακέλου βρίσκεται το νουκλεοκαψίδιο. Οι κορονοϊοί διαθέτουν ελικοειδή συμμετρικά νουκλεοκαψίδια, κάτι που δεν είναι συνηθισμένο για τους RNA ιούς θετικής πολικότητας, αλλά είναι ακόμα πιο ασυνήθιστο για RNA ιούς αρνητικής πολικότητας.
- Τα ιικά σωμάτια απαρτίζονται από τις τέσσερις κύριες δομικές πρωτεΐνες που περιλαμβάνουν την εξωτερική πρωτεΐνη (spike, S), η τη μεμβρανική (membrane, Μ), την πρωτεΐνη του φακέλου (envelope, Ε) και την πρωτεΐνη του νουκλεοκαψιδίου (Ν). Οι παραπάνω πρωτεΐνες κωδικοποιούνται από το 3'-άκρο του ιικού γονιδιώματος. Οι πρωτεΐνες (S) και (E) στη γλυκοζυλιωμένη τους μορφή εντοπίζονται στη λιπιδική διπλοστοιβάδα με την S να είναι εκτεθειμένη στο εξωτερικό του ιού και είναι αυτή που αλληλοεπιδρά με τον υποδοχέα των κυττάρων στόχου του ξενιστή. Η πρωτεΐνη N αλληλοεπιδρά με το RNA του ιού.
Μόλυνση και πολλαπλασιασμός του ιού:
- Ο ιός SARS-CoV-2 μολύνει τα κύτταρα στόχους μέσω των υποδοχέων ACE2 οι οποίοι εκφράζονται σε διαφορετικά όργανα όπως η καρδιά, οι πνεύμονες, τα νεφρά και ο γαστρεντερικός σωλήνας. Η εισαγωγή του ιού στο κύτταρο ξεκινά αρχικά μέσω της αλληλεπίδρασης της S γλυκοπρωτεΐνης με τον υποδοχέα, ACE2 στα κύτταρα ξενιστές (π.χ. σε πνευμονοκύτταρα τύπου II στους πνεύμονες). Αυτή η αλληλεπίδραση συμβαίνει μέσω της περιοχής RBD (receptor binding domain) της πρωτεΐνης S που περιλαμβάνει τα αμινοξέα 331 έως 524 και μπορεί να αλληλοεπιδρά ισχυρά με τους υποδοχείς ACE2 από άνθρωπο και νυχτερίδα. Η διαδικασία εισόδου ολοκληρώνεται με τη σύντηξη της μεμβράνης του ιού και του κυττάρου ξενιστή. Μετά την εισαγωγή του ιού στο κύτταρο απελευθερώνεται το γενετικό του υλικό στο κυτταρόπλασμα για να μεταφραστούν οι ιικές πρωτεΐνες.
- Το γενετικό υλικό στο κυτταρόπλασμα είναι στη μορφή mRNA και μεταφράζεται σε πρωτεΐνες. Το γονιδίωμα του ιού περιλαμβάνει περίπου 14 ανοιχτά πλαίσια ανάγνωσης (ORF) καθένα από τα οποία κωδικοποιεί δομικές και μη-δομικές πρωτεΐνες που σχετίζονται με τον κύκλο πολλαπλασιασμού και την λοιμοτοξικότητα του ιού. Οι μη-δομικές πολυπρωτεΐνες που κωδικοποιούνται από τα γονίδια ORF1a και ORF1b μεταφράζονται πρώτες και κατόπιν επεξεργασίας από πρωτεάσες δημιουργούνται οι μη-δομικές πρωτεΐνες οι οποίες συμμετέχουν σε πολλαπλές διαδικασίες αλληλεπίδρασης του ιού και ξενιστή. Οι μη-δομικές πρωτεΐνες, επίσης, συμμετέχουν στο σύμπλοκο υπομονάδων RNA-εξαρτώμενης πολυμεράσης και ελικάσης που είναι υπεύθυνο για τη μεταγραφή του ιικού RNA.
- Στο επόμενο βήμα μεταφράζονται οι δομικές και οι ρυθμιστικές πρωτεΐνες όπως οι Μ, S και Ε που απομονώνονται στο ενδοπλασματικό δίκτυο και μετακινούνται στο τμήμα του ενδοπλασματικού δικτύου-Golgi (ERGIC). Στη συνέχεια η πρωτεΐνη Ν που δημιουργεί το νουκλεοκαψίδιο μετακινείται στο ενδοπλασματικό δίκτυο-Golgi (ERGIC) όπου παρουσία και άλλων δομικών πρωτεϊνών σχηματίζουν μικρά κυστίδια και εξέρχονται από το κύτταρο μέσω εξωκυττάρωσης.
Επιδημίες από κορονοϊούς:
- 2002 Ιός του Σοβαρού Οξέος Αναπνευστικού Συνδρόμου (SARS) - 8.096 λοιμώξεις και 774 θανάτους – πανδημία ανά την υφήλιο.
- 2012 Κορωνοϊός του αναπνευστικού συνδρόμου της Μέσης Ανατολής (MERS) - 2.494 λοιμώξεις και 858 θανάτους – περιορισμένη επέκταση εκτός Μέσης Ανατολής.
- 2019 Covid-19
Επιδημιολογικά δεδομένα Covid-19:
- Αναφέρεται ότι για τους κορωνοϊούς SARS-CoV και MERS-CoV που προκάλεσαν επιδημίες στο πρόσφατο παρελθόν, το R0 είναι περίπου 3 και 0,3-0,8, αντίστοιχα. Για τον SARS-CoV-2, οι αρχικές εκτιμήσεις από τον Παγκόσμιο Οργανισμό Υγείας ανέφεραν R0 μεταξύ 1,4-2,5, αλλά σε ανασκόπηση 12 μελετών που δημοσιεύθηκε μεταγενέστερα αναφέρεται μέση τιμή R0 3,28 και διάμεση τιμή 2,79. Ο βασικός αριθμός αναπαραγωγής R0 ορίζεται ως ο μέσος αριθμός μεταδόσεων που προκύπτουν από κάθε άτομο που έχει προσβληθεί από το νόσημα. Το R0 αποτελεί σημαντικό κριτήριο του αν υπάρχει πιθανότητα, ή όχι, ένα νόσημα να προκαλέσει αυξανόμενο ρυθμό μεταδόσεων (επιδημία) σε έναν πληθυσμό. Συγκεκριμένα αν το R0 είναι μεγαλύτερο του 1 τότε το νόσημα μπορεί να προκαλέσει επιδημία, ενώ αν το R0 είναι μικρότερο του 1 η πιθανότητα να συμβεί επιδημία είναι εξαιρετικά μικρή.
- Για τα τρέχοντα επιδημιολογικά δεδομένα κάντε κλικ στην ιστοσελίδα του Παγκόσμιου Οργανισμού Υγείας - WHO Coronavirus Disease (COVID-19) Dashboard.
Μετάδοση:
- Με βάση τα υπάρχοντα ερευνητικά δεδομένα, ο ιός SARS-CoV-2 θεωρείται ότι μεταδίδεται από άτομο σε άτομο κυρίως μέσω μεγάλων σταγονιδίων (διαμέτρου >5μm). Επομένως, ένα υγιές άτομο μπορεί να μολυνθεί είτε εισπνέοντας απευθείας τα σταγονίδια του ιού που εκτοξεύονται από το στόμα του πάσχοντος ατόμου με τον βήχα, το φτέρνισμα ή την ομιλία όταν βρίσκεται σε κοντινή απόσταση (μικρότερη από δύο μέτρα) είτε με την στενή επαφή μαζί του (π.χ. εναγκαλισμός, ασπασμός). Μπορεί επίσης να εκτεθεί και έμμεσα ακουμπώντας μολυσμένες από σταγονίδια επιφάνειες και αντικείμενα και βάζοντας στη συνέχεια τα χέρια του στο στόμα, τη μύτη ή τα μάτια.
- Σύμφωνα με τον ΠΟΥ είναι δυνατή και η αερογενής διασπορά του ιού SARS-CoV-2 (με μικρότερα σταγονίδια διαμέτρου <5μm, μέσω αερολύματος) σε ειδικές περιπτώσεις ιατρικών χειρισμών (όπως η διασωλήνωση, η βρογχοσκόπηση, η ανοιχτή αναρρόφηση, η τραχειοστομία) σε μονάδες παροχής υγείας.
- Σημειώνεται ωστόσο ότι οι τρόποι μετάδοσης του ιού διερευνώνται συνεχώς και ότι η αερογενής μετάδοση (δηλ. μέσω μικρών σταγονιδίων) και σε άλλες περιπτώσεις δεν μπορεί να αποκλειστεί εντελώς.
- Σε μεμονωμένες έρευνες ο ιός έχει απομονωθεί και σε κόπρανα νοσούντων, χωρίς να υπάρχει ένδειξη ότι μεταδίδεται μέσω της κοπρανο-στοματικής οδού.
Είναι πιθανό τα άτομα που νοσούν να μεταδίδουν τον ιό περίπου 2 ημέρες πριν την εμφάνιση των συμπτωμάτων της νόσου και να παραμένουν μεταδοτικά για τουλάχιστον 10 ημέρες μετά την εμφάνισή τους.
Κλινική εικόνα:
- Προσβάλλονται όλες οι ηλικιακές ομάδες, διάμεση ηλικία τα 56 έτη, οριακά συχνότερο σε άνδρες.
- Χρόνος επώασης (χρόνος από την έκθεση έως την έναρξη των συμπτωμάτων) κυμαίνεται από 1 έως 14 ημέρες (συνήθως μεταξύ 3-7 ημερών).
- Μεταδοτικότητα ακόμα και από ασυμπτωματικούς φορείς πριν την εκδήλωση συμπτωμάτων και για 7-14 ημέρες.
- Πάνω από το 80% των κρουσμάτων του νέου κοροναϊού στην Κίνα αποτελούν ήπιες περιπτώσεις. Σύμφωνα με το κινεζικό CCDC (Chinese Centre for Disease Control and Prevention), το ποσοστό θνησιμότητας στην επαρχία Χουμπέι όπου είναι το επίκεντρο της επιδημίας είναι 2,9%, ενώ στην υπόλοιπη χώρα μόλις 0,4%. Το συνολικό ποσοστό θνησιμότητας του Covid-19 υπολογίζεται στο 2,3%. Η ομάδα που διατρέχει τον υψηλότερο κίνδυνο είναι οι ηλικιωμένοι άνω των 80 ετών, καθώς η θνησιμότητα που παρουσιάζεται ανέρχεται στο 14,8%. Σε ηλικίες μέχρι 9 ετών δεν έχουν υπάρξει θάνατοι, ενώ μέχρι την ηλικία των 39 ετών βρίσκονται το 0,2% των κρουσμάτων. Για τους 40 ετών και άνω η θνησιμότητα είναι 0,4%, για τους άνω των 50 ετών 1,3%, για τους 60 ετών και άνω 3,6% και για τους άνω των 70 8%. Όσον αφορά στα υποκείμενα νοσήματα που καθιστούν πιο επικίνδυνη τη λοίμωξη από τον ιό, στην κορυφή της κατάταξης βρίσκονται οι καρδιαγγειακές παθήσεις, και μετά ακολουθούν ο σακχαρώδης διαβήτης, οι χρόνιες πνευμονοπάθειες και η υπέρταση.
- Ο πυρετός, η κόπωση και ο ξηρός βήχας αποτελούν τα κύρια συμπτώματα της λοίμωξης. Άλλα συμπτώματα όπως η ρινική συμφόρηση και καταρροή, η φαρυγγαλγία, η μυαλγία και η διάρροια είναι πιο σπάνια. Στις ήπιες λοιμώξεις συνήθως εμφανίζεται χαμηλός πυρετός, ήπια κόπωση χωρίς κλινικά σημεία πνευμονίας.
- Κλινική εικόνα άτυπης πνευμονίας με:
- Πυρετό, καταβολή, ξηρό βήχα, δύσπνοια
- Εργαστηριακά ευρήματα: λευκά αιμοσφαίρια αρχικά φυσιολογικά και στην συνέχεια μειώνονται, λεμφοπενία, παράταση χρόνου προθρομβίνης, αυξημένη γαλακτική δεϋδρογενάση (LDH), αυξημένη c-αντιδρώσα πρωτεΐνη (CRP) και ταχύτητα καθίζησης ερυθροκυττάρων (ΤΚΕ). Σε σοβαρές περιπτώσεις, τα D-διμερή είναι αυξημένα και τα λεμφοκύτταρα του περιφερικού αίματος μειώνονται προοδευτικά.
- Αξονική τομογραφία θώρακος: αμφοτερόπλευρα διηθήματα, θολερότητα τύπου θαμβής υάλου.
- Επιπλοκές:
- Σύνδρομο οξείας αναπνευστικής ανεπάρκειας (ARDS).
- Σηπτική καταπληξία.
- Αρρυθμίες.
- Το 26% των ασθενών έχει ανάγκη για νοσηλεία σε μονάδα εντατικής θεραπείας (δεδομένα από Wuhan) – Σε μεγαλύτερο κίνδυνο ασθενείς με συννοσηρότητες (π.χ καρδιαγγειακά νοσήματα, κακοήθειες, ανοσοανεπάρκεια).
- Υψηλό ποσοστό ενδονοσοκομειακής μετάδοσης μεταξύ ιατρονοσηλευτικού προσωπικού και νοσηλευόμενων ασθενών έως 30%.
Κλινική ταξινόμηση:
- Ήπια περιστατικά: Τα κλινικά συμπτώματα είναι ήπια και δεν υπάρχει απεικονιστική εικόνα πνευμονίας.
- Συνήθη περιστατικά: Οι ασθενείς έχουν συμπτώματα όπως πυρετό και αναπνευστικές εκδηλώσεις αλλά μπορεί να παρατηρηθεί και εικόνα πνευμονίας στην ακτινολογική απεικόνιση.
- Σοβαρά περιστατικά. Οι ασθενείς μπορούν να εμφανίσουν:
- Αναπνευστική δυσχέρεια, ≥ 30 αναπνοές / λεπτό.
- Κορεσμός οξυγόνου (SpO2) ≤93% σε αέρα δωματίου σε κατάσταση ηρεμίας.
- Η αρτηριακή μέση πίεση οξυγόνου (PaO2) / συγκέντρωση εισπνεόμενου οξυγόνου (FiO2) ≤300 mmHg (1 mmHg = 0,133 kPa). Για περιοχές μεγάλου υψομέτρου (πάνω από 1 χιλιόμετρο), οι τιμές PaO2 / FiO2 πρέπει να είναι ρυθμισμένες με βάση την εξίσωση PaO2 / FiO2 × [Ατμοσφαιρική πίεση (mmHg) / 760].
- Οι ασθενείς με επιδείνωση της ακτινολογικής εικόνας κατά >50% εντός 24 έως 48 ωρών θα πρέπει να αντιμετωπίζονται ως σοβαρά περιστατικά.
- Κρίσιμα περιστατικά:
- Αναπνευστική ανεπάρκεια που απαιτεί μηχανικό αερισμό.
- Καταπληξία.
- Πολυοργανική ανεπάρκεια που απαιτεί παρακολούθηση και εισαγωγή σε μονάδα εντατικής θεραπείας.
Εξωπνευμονικές εκδηλώσεις της νόσου:
- Σε επίπεδο αιματολογίας και συσχέτισης δεικτών με το ανοσοποιητικό σύστημα έχουν παρατηρηθεί εκδηλώσεις και επιπλοκές της νόσου COVID-19 που επηρεάζουν:
- τους εργαστηριακούς δείκτες (όπως, λεμφοπενία, λευκοκυττάρωση, ουδετεροφιλία, θρομβοπενία, ταχύτητα καθίζησης ερυθροκυττάρων, IL-6, C-αντιδρώσα πρωτεΐνη, φερριτίνη, γαλακτική αφυδρογονάση),
- τους δείκτες πήξης (όπως αυξημένα D-dimers και ινωδογόνο, μερικό χρόνο προθρομβίνης και χρόνο ενεργοποιημένης μερικής θρομβοπλαστίνης),
- αρτηριακές θρομβωτικές επιπλοκές (όπως οξύ έμφραγμα του μυοκαρδίου, ισχαιμικό εγκεφαλικό επεισόδιο, και μεσεντερική ισχαιμία),
- φλεβικές θρομβωτικές επιπλοκές (όπως φλεβική θρόμβωση και η πνευμονική εμβολή),
- την πιθανότητα θρόμβωσης που σχετίζεται με καθετήρα,
- το σύνδρομο απελευθέρωσης κυτταροκινών (όπως υψηλό πυρετό, υπόταση, δυσλειτουργία πολλών οργάνων).
- Καρδιαγγειακές επιπλοκές:
- Ισχαιμία του μυοκαρδίου και οξύ στεφανιαίο σύνδρομο.
- Μυοκαρδίτιδα.
- Αρρυθμία (πιο συγκεκριμένα κολπική μαρμαρυγή, κολπική ταχυκαρδία, βραδυκαρδία, σύνδρομο μακρού QT, ταχυκαρδία τύπου torsades de pointes, αιφνίδιος καρδιακός θάνατος, κ.α.).
- Μυοκαρδιοπάθεια και καρδιογενές σοκ.
- Νεφρικές επιπλοκές:
- Οξεία νεφρική ανεπάρκεια.
- Υπερκαλιαιμία, υπονατριαιμία και υπερνατριαιμία, μεταβολική οξέωση
- Πρωτεϊνουρία και αιματουρία.
- Θρόμβωση κυκλώματος εξωσωματικής κυκλοφορίας.
- Επιπλοκές πεπτικού συστήματος:
- Ναυτία και / ή έμετος, διάρροια, κοιλιακό άλγος, ανορεξία.
- Μεσεντερική ισχαιμία και αιμορραγία πεπτικού.
- Αυξημένες τιμές ηπατικών τρανσαμινασών, αυξημένη χολερυθρίνη, μειωμένα επίπεδα αλβουμίνης).
- Ενδοκρινικές επιπλοκές:
- Υπεργλυκαιμία.
- Κετοξέωση (συμπεριλαμβανομένης αυτής σε ασθενείς με προηγουμένως μη διαγνωσμένο σακχαρώδη διαβήτη ή χωρίς σακχαρώδη διαβήτη).
- Σοβαρή νόσηση σε ασθενείς με προϋπάρχοντα σακχαρώδη διαβήτη ή / και παχυσαρκία.
- Nευρολογικές και οφθαλμολογικές επιπλοκές:
- Κεφαλαλγία, ζάλη.
- Ανοσμία, αγευσία, μυαλγίες, κόπωση.
- Εγκεφαλικό επεισόδιο.
- Εγκεφαλοπάθεια, εγκεφαλίτιδα.
- Επιπεφυκίτιδα.
Διάγνωση:
- Ανίχνευση και ταυτοποίηση του ιού με μοριακή μέθοδο RT-PCR (Reverse Transcription Polymerase Chain Reaction):
- Η ανίχνευση και ταυτοποίηση του ίδιου του ιού SARS-CoV-2 με μοριακή μέθοδο RΤ-PCR αποτελεί την πιο αξιόπιστη μέθοδο για την διάγνωση της οξείας λοίμωξης COVID -19 και θεωρείται η καταλληλότερη δεδομένης της άριστης ευαισθησίας και ειδικότητας που παρουσιάζει σε δείγματα ανώτερου ή κατώτερου αναπνευστικού. Όμως η μοριακή μέθοδος μπορεί να είναι αρνητική σε άτομα χωρίς εμφανή συμπτώματα που είναι φορείς ή έχουν μολυνθεί από τον ιό και ενδεχομένως να αναπτύξουν τη νόσο ύστερα από κάποιες μέρες ή καθόλου και επιπλέον αδυνατεί να μας δείξει αν κάποιος νόσησε στο παρελθόν.
- Ορολογικές εξετάσεις:
- Με τις ορολογικές εξετάσεις γίνεται ανίχνευση και ποσοτικός προσδιορισμός των ειδικών αντισωμάτων έναντι του ιού SARS-CoV-2 στο αίμα ενός ατόμου. Τα κυριότερα αντισώματα που παράγει ο ανθρώπινος οργανισμός έναντι των ιών και μικροβίων είναι τα IgG, τα IgM και τα IgA. Tα IgA και τα IgM αντισώματα παράγονται τις πρώτες ημέρες από την έναρξη των συμπτωμάτων και συνήθως παραμένουν στον οργανισμό για 1-2 μήνες. Τα IgG αντισώματα εμφανίζονται στο αίμα λίγο αργότερα από τα IgM και τα IgA και συνήθως παραμένουν στον οργανισμό για πολύ μεγαλύτερο χρονικό διάστημα μήνες ή χρόνια το οποίο όμως δεν γνωρίζουμε ακόμα για το κορονοϊό SARS-CoV-2.
- Οι ορολογικές εξετάσεις θεωρούνται βοηθητικές και όχι κύριες εξετάσεις για τη διάγνωση του κορονοϊού SARS-CoV-2 και διενεργούνται συμπληρωματικά με την μοριακή μέθοδο (PCR) ώστε να αυξηθεί η πιθανότητα ορθής διάγνωσης, όταν η PCR είναι αρνητική ενώ η συμπτωματολογία είναι ισχυρά ύποπτη για COVID-19, όταν η PCR είναι θετική και χρειάζεται να διευκρινιστεί το στάδιο της λοίμωξης (έναρξη ή αποδρομή της) και στην όψιμη φάση της λοίμωξης (>15 ημέρες από την έναρξη των συμπτωμάτων) όπου συχνά το ιικό φορτίο μειώνεται σημαντικά στο ανώτερο αναπνευστικό ενώ ανιχνεύεται σε αλλά κλινικά δείγματα όπως κόπρανα, αίμα, εμετός κλπ. με αποτέλεσμα τα ποσοστά ψευδώς αρνητικής PCR να μεγαλώνουν σημαντικά.
- Ταχέα ορολογικά διαγνωστικά τεστ, τα οποία μπορούν να ανιχνεύσουν ποιοτικά και όχι ποσοτικά τα ειδικά αντισώματα έναντι του ιού SARS-CoV-2 υπάρχουν στο εμπόριο, διενεργούνται εύκολα ακόμα και κατ’ οίκον και δίνουν το αποτέλεσμα σε 15 λεπτά. Τα τεστ αυτά ανιχνεύουν με ανοσοχρωματογραφική μέθοδο αντισώματα στο αίμα, ή τον ορό του αίματος ασθενών, διαχωρίζουν δύο είδη αντισωμάτων, τα IgG και τα IgM, ποιοτικά και όχι ποσοτικά και σαφώς δεν διαθέτουν την αξιοπιστία των παραπάνω μεθόδων.
- Ταχεία ανίχνευση (Rapid test) του αντιγόνου του ιού SARS-CoV2 (Covid-19 Ag Test):
- Πρόκειται για μια νέα γρήγορη και αρκετά αξιόπιστη εξέταση με πολύ καλή ευαισθησία (94%) και εξαιρετικά ψηλή ειδικότητα (99,5%) για την έγκαιρη ανίχνευση του ιού μέσω των ειδικών και μοναδικών πρωτεϊνών που παράγει και βρίσκονται πάνω ή μέσα στον ιό. Για την εξέταση γίνεται λήψη ρινοφαρυγγικού δείγματος, όπου ανιχνεύεται η παρουσία του ιού μέσω της ανίχνευσης του αντιγόνου του ιού SARS-CoV2.
- Λόγω της υψηλής ευαισθησίας και ειδικότητας της εξέτασης, ο προσδιορισμός του αντιγόνου του SARS-CoV-2 δίνει τη δυνατότητα γρήγορης παροχής πληροφοριών για την νόσο COVID-19 και αποτελεί ένα νέο, σημαντικό και πολύτιμο εφόδιο στο οπλοστάσιο των επιστημόνων υγείας για την ασφαλέστερη διάγνωση της νόσου, ειδικότερα σε πληθυσμούς υψηλού επιδημιολογικού κινδύνου διασποράς της λοίμωξης. Με τη σημερινή εκτίμηση ότι το 40% των ατόμων που έχουν μολυνθεί από τον SARS-CoV-2 δεν εμφανίζουν κανένα σύμπτωμα, αλλά εξακολουθούν να μεταδίδουν τον ιό, η χρησιμότητα του γρήγορου ελέγχου των προσυμπτωματικών και ασυμπτωματικών ατόμων θα μπορούσε να τερματίσει την εκθετική εξάπλωση του ιού και της νόσου COVID-19.
- Για την σαφώς μικρότερη ευαισθησία από τα μοριακά τεστ και τη μεγαλύτερη πιθανότητα ψευδώς αρνητικών ή θετικών αποτελεσμάτων σε σχέση με αυτά, συστήνεται στα συμπτωματικά άτομα με αρνητικό τεστ αντιγόνου να επιβεβαιώνουν τα αποτελέσματά τους και με PCR.
- Τα τεστ αντιγόνων είναι σχετικά φθηνά μπορούν να γίνουν και στο σπίτι αλλά σαφώς ένα αρνητικό τεστ σήμερα δεν σημαίνει ότι το ίδιο άτομο δεν μπορεί να είναι θετικό αύριο και επιπλέον το αρνητικό αποτέλεσμα δεν υποκαθιστά τη χρήση μάσκας, την αποφυγή συνωστισμού ή το πλύσιμο των χεριών.
- Ταχεία ανίχνευση (Rapid test) του αντιγόνου του ιού SARS-CoV2 σε δείγμα σάλιου
- Η εξέταση ανιχνεύει αντιγόνο του ιού SARS-CoV-2 σε δείγμα σάλιου ή/και ρινοφαρυγγικού δείγματος. Το αποτέλεσμα δίνεται εντός 15 λεπτών και η κλινική του ακρίβεια για τον ιό SARS-CoV-2 είναι >98% και η ευαισθησία του >95% σε σύγκριση με μοριακό τεστ αναφοράς ενώ η κλινική του ειδικότητα >99.9% για τον ιό SARS-CoV-2.
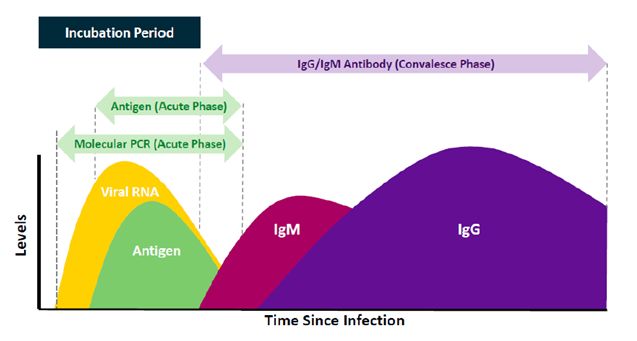 Χρόνος ανίχνευσης γενετικού υλικού, αντιγόνου και αντισωμάτων κατά την διάρκεια της λοίμωξηςΘεραπεία:
Χρόνος ανίχνευσης γενετικού υλικού, αντιγόνου και αντισωμάτων κατά την διάρκεια της λοίμωξηςΘεραπεία:
- Οι περισσότεροι νοσηλευόμενοι χρήζουν οξυγονοθεραπείας μέσω ρινικού καθετήρα ή μάσκας χορήγησης οξυγόνου. Στους ασθενείς με σοβαρή αναπνευστική ανεπάρκεια έχει φανεί αποτελεσματική η χορήγηση μεγάλης συγκέντρωσης οξυγόνου με υψηλή ροή με ρινικό καθετήρα μέσω ειδικής συσκευής (high nasal flow). Φαίνεται ότι η τεχνική αυτή μπορεί να μειώσει σημαντικά την ανάγκη για διασωλήνωση και μηχανική υποστήριξη της αναπνοής. Στους διασωληνωμένους ασθενείς η επιλογή των ρυθμίσεων του αναπνευστήρα με βάση τους κανόνες του προστατευτικού αερισμού και η τοποθέτησή τους σε πρηνή θέση έχουν αποδείξει ότι βελτιώνουν την επιβίωση.
- Η ρεμδεσιβίρη (remdesivir) που αναστέλλει τις ιογενείς RNA πολυμεράσες, είναι ένα αντιιικό φάρμακο που αρχικά είχε δοκιμαστεί έναντι του ιού Ebola, με ευρύ φάσμα δράσης έναντι μελών των φιλοϊών ή νηματοϊών (Filoviridae) (EBOV, MARV), των κορωνοϊών (SARS-CoV, MERS-CoV) και των παραμυξοϊών (RSV, NiV, Hendra) βρίσκεται αυτή τη στιγμή στην πρώτη γραμμή του μετώπου στην μάχη κατά της Covid-19. Η ενδοφλέβια χορήγηση του φαρμάκου αν αν και δεν φάνηκε να μειώνει τη θνητότητα από την COVID-19, εντούτοις, έδειξε ότι ελαττώνει τη διάρκεια των συμπτωμάτων και έχει εγκριθεί για τη θεραπεία ασθενών με COVID-19 στην πρώιμη φάση της νόσου κατά την οποία χρειάζεται να αναχαιτιστεί ο πολλαπλασιασμός του ιού. H ρεμδεσιβίρη φαίνεται ότι έχει όφελος σε νοσηλευόμενους ασθενείς με μέτριας βαρύτητας νόσο, οι οποίοι δεν χρειάζονται υψηλά μείγματα οξυγόνου, ενώ πρόσφατα δεδομένα έδειξαν ότι συνδυασμός της ρεμδεσιβίρης με το αντιφλεγμονώδες μπαρισιτινίμπη (baricitinib) ελαττώνει τον χρόνο ανάρρωσης σε όσους παρουσιάζουν πιο σοβαρά συμπτώματα. Η μπαρισιτινίμπη (baricitinib) τον Νοέμβριο του 2020 έλαβε άδεια έκτακτης χρήσης από τον Αμερικανικό Οργανισμό Φαρμάκων (FDA) σε συνδυασμό με τη ρεμντεσιβίρη, σε νοσηλευόμενους ενήλικες και παιδιατρικούς ασθενείς ηλικίας 2 ετών και άνω με πιθανή ή εργαστηριακά αποδεδειγμένη νόσο COVID-19 που χρειάζονται συμπληρωματικό οξυγόνο, επεμβατικό μηχανικό αερισμό, ή εξωσωματική οξυγόνωση μεμβράνης.
- Με βάση μελέτες προκαταρκτικής αξιολόγησης αποτελεσματικότητας, συνιστάται η χρήση δεξαμεθαζόνης 6mg ανά ημέρα για έως και 10 ημέρες για τη θεραπεία της COVID-19 σε ασθενείς υπό θεραπεία μηχανικού αερισμού και σε ασθενείς που χρειάζονται συμπληρωματικό οξυγόνο αλλά δεν υποστηρίζονται μηχανικά. Εναλλακτικά της δεξαμεθαζόνης μπορεί να χρησιμοποιηθούν και τα άλλα γλυκοκορτικοειδή όπως πρεδνιζόνη, μεθυλπρεδνιζολόνη ή υδροκορτιζόνη (δείτε παρακάτω για δοσολογία). Η χρήση της δεξαμεθαζόνης δεν συνιστάται σε ασθενείς που δεν λαμβάνουν συμπληρωματική θεραπεία με οξυγόνο αφού το φάρμακο δεν φαίνεται να προσφέρει ιδιαίτερα οφέλη.
- Η προφυλακτική χορήγηση αντιπηκτικών θεωρείται απαραίτητη για όλους τους νοσηλευόμενους ασθενείς με COVID-19 αφού φαίνεται ότι βελτιώνει την επιβίωση τους από την νόσο που χαρακτηρίζεται από διαταραχές της πήξης του αίματος (υπερπηκτικότητα) που οδηγούν σε θρόμβωση μικρών ή μεγάλων αγγείων.
- Η χορήγηση πλάσματος από αναρρώσαντες ασθενείς που νόσησαν από COVID-19 μπορεί επίσης να βοηθήσει αρρώστους με μέτριας βαρύτητας ή σοβαρή νόσο, αφού το πλάσμα περιέχει αντισώματα έναντι του ιού SARS-CoV-2 και μπορεί να βοηθήσει κατά τις πρώτες μέρες νόσησης στοχεύοντας τον ίδιο τον ιό και δίνοντας χρόνο στον οργανισμό να φτιάξει τα δικά του αντισώματα. Από τα υπάρχοντα δεδομένα φαίνεται ότι το μεγαλύτερο όφελος από τη χορήγηση πλάσματος το έχουν οι μη διασωληνωμένοι ασθενείς, ηλικίας <80 ετών που έλαβαν πλάσμα με υψηλό τίτλο αντισωμάτων (anti-spike protein receptor binding domain titer ≥1:1350) εντός 72 ωρών από τη διάγνωση της λοίμωξης.
- Ειδικά μονοκλωνικά αντισώματα έναντι του ιού παράγονται πλέον και στο εργαστήριο με πολύ καλά αποτελέσματα στα πρώιμα στάδια της νόσου, σε μη νοσηλευόμενους ασθενείς και μπορούν να μειώσουν τα επίπεδα του ιού βελτιώνοντας τα συμπτώματα στους ασθενείς με ήπια COVID-19. Τον Νοέμβριο 2020 εγκρίθηκε στις ΗΠΑ η επείγουσα χρήση του μονοκλωνικού αντισώματος βαμλανιβιμάμπη [Bamlanivimab (L-Lily)], καθώς και του συνδυασμού των μονοκλωνικών αντισωμάτων κασιριβιμάμπη και ιμδεβιμάμπη (Regeneron) για τη θεραπεία της λοίμωξης COVID-19 ήπιας και μετρίου βαρύτητας σε ασθενείς που δεν απαιτούν νοσηλεία και έχουν παράγοντες κινδύνου (ηλικία >65 ετών, υποκείμενα νοσήματα) για επιδείνωση.
- Στις 23/01/21 η επιτροπή εμπειρογνωμόνων του υπουργείου υγείας, μετά τα αποτελέσματα μεγάλης καναδικής μελέτης ColCorona στην οποία συμμετείχε και η Ελλάδα, ενσωμάτωσε στα πρωτόκολλα θεραπείας της νόσου COVID-19 την κολχικίνη για χρήση σε ασθενείς εκτός νοσοκομείου αφού η μελέτη έδειξε ότι η χορήγηση κολχικίνης σε ασθενείς με νόσο COVID-19 μείωσε κατά 44% την θνητότητα, 25% τη νοσηλεία και κατά 50% την ανάγκη διασωλήνωσης. Η κολχικίνη θα πρέπει να χορηγείται εντός 24 ωρών από τη διάγνωση στη δόση των 0,5mg δύο φορές την ημέρα για 3 ημέρες και μετά μία φορά την ημέρα 0,5mg για άλλες 27 ημέρες, σε όλους τους ασθενείς άνω των 60 ετών που έχουν θετικό μοριακό τεστ ανεξάρτητα από το εάν έχουν ή όχι υποκείμενα νοσήματα, αλλά και στους ασθενείς από 18 έως 60 ετών με τουλάχιστον ένα υποκείμενο νόσημα [σακχαρώδη διαβήτη, παχυσαρκία (BMI ≥30 Kg/m2), μη ελεγχόμενη υπέρταση, άσθμα, ΧΑΠ, καρδιακή ανεπάρκεια ή στεφανιαία νόσο] ή πυρετό πάνω από 380C για τουλάχιστον 48 ώρες. Η κολχικίνη συνιστάται να μην χορηγείται στις κάτωθι περιπτώσεις:
- Φλεγμονώδης νόσος του εντέρου (νόσος του Crohn ή ελκώδης κολίτιδα), χρόνια διάρροια ή δυσαπορρόφηση.
- Προϋπάρχουσα προοδευτική νευρομυϊκή νόσος.
- Σπειραματική διήθηση (eGFR) < 30 mL/min.
- Σοβαρή ηπατική νόσος.
- Εγκυμοσύνη ή θηλασμός ή πιθανότητα εγκυμοσύνης κατά τη διάρκεια της θεραπείας ή για 6 μήνες μετά την τελευταία δόση του φαρμάκου.
- Ιστορικό αλλεργικής αντίδρασης ή σημαντική ευαισθησία στην κολχικίνη.
- Ασθενείς που λαμβάνουν χημειοθεραπεία για καρκίνο.
- Ασθενείς που λαμβάνουν μακρολίδη, κυκλοσπορίνη ή βεραπαμίλη.
 National Institutes of Health: Coronavirus Disease 2019 (COVID-19) Treatment Guidelines (για λήψη κάντε κλικ εδώ) (en)
National Institutes of Health: Coronavirus Disease 2019 (COVID-19) Treatment Guidelines (για λήψη κάντε κλικ εδώ) (en)
 24.01.21 - Νέος θεραπευτικός αλγόριθμος ασθενούς με λοίμωξη COVID-19.
24.01.21 - Νέος θεραπευτικός αλγόριθμος ασθενούς με λοίμωξη COVID-19.
Παλαιότερα θεραπευτικά πρωτόκολλα (έχουν τροποποιηθεί -δείτε παραπάνω):
- Θεραπευτικός αλγόριθμος ασθενούς με λοίμωξη COVID-19 στο νοσοκομείο*
- Αντιμετώπιση επιβεβαιωμένου κρούσματος COVID-19 εκτός νοσοκομείου*
- Συστάσεις θρομβοπροφύλαξης σε ασθενείς με COVID-19 από το Τμήμα Αιμόστασης της Ελληνικής Αιματολογικής Εταιρείας
* Η Αμερικανική Υπηρεσία Τροφίμων και Φαρμάκων (FDA) ανακάλεσε (15/06/20) την άδεια έκτακτης ανάγκης για την θειική υδροξυχλωροκίνη και την φωσφορική χλωροκίνη αφού βάσει των νέων αποδεικτικών στοιχείων, δεν φαίνεται να είναι αποτελεσματικές στη θεραπεία της αναπνευστικής νόσου που προκαλείται από τον νέο κορονοϊό και επιπλέον, τα γνωστά και πιθανά οφέλη της χλωροκίνης και της υδροξυχλωροκίνης δεν υπερτερούν των σοβαρών καρδιακών και άλλων πιθανών ανεπιθύμητων παρενεργειών που μπορούν να εμφανιστούν κατά την διάρκεια της θεραπείας.
| Ομάδες πληθυσμού με αυξημένο κίνδυνο για σοβαρή νόσηση με Covid-19 |
|
Πρόληψη:
- Αναγνώριση των ύποπτων περιπτώσεων όσο το δυνατόν γρηγορότερα, πραγματοποίηση διαγνωστικών ελέγχων και απομόνωση όλων των ύποπτων κρουσμάτων σε κατάλληλους χώρους. Ιχνηλάτηση, αναγνώριση και εφαρμογή καραντίνας σε όλες τις στενές επαφές των επιβεβαιωμένων κρουσμάτων και έλεγχος για εμφάνιση συμπτωμάτων και ειδικής φροντίδας εάν κρίνεται απαραίτητο.
- Χρήση υφασμάτινης μάσκας σε δημόσιους χώρους όπου υπάρχει μετάδοση στην κοινότητα και όπου δεν είναι δυνατή η λήψη άλλων μέτρων πρόληψης, όπως η φυσική απόσταση.
- Χρήση ειδικών προφυλάξεων επαφής και σταγονιδίων από τους υγειονομικούς υπαλλήλους που φροντίζουν ύποπτα και εργαστηριακά επιβεβαιωμένα κρούσματα COVID-19 και επιπλέον χρήση ειδικών προφυλάξεων κατά την εκτέλεση διαδικασιών παραγωγής αερολύματος.
- Συνεχής χρήση ιατρικής μάσκας από εργαζομένους στον τομέα της υγείας και τους φροντιστές ασθενών κατά τη διάρκεια όλων των καθημερινών δραστηριοτήτων καθ’ όλη τη διάρκεια της βάρδιας.
- Πάντα να ασκείται συχνή υγιεινή χεριών και σωματική απόσταση από τους άλλους όταν είναι δυνατόν.
- Αποφυγή πολυσύχναστων χώρων, χώρων στενού συγχρωτισμού, καθώς και κλειστών χώρων με ανεπαρκή αερισμό.
- Εξασφάλιση καλού περιβαλλοντικού αερισμού σε όλους τους κλειστούς χώρους και διασφάλιση κατάλληλου περιβαλλοντικού καθαρισμού και απολύμανσης.
Εμβόλιο:
Σύμφωνα με προηγούμενες μελέτες φαίνεται ότι ότι η έκθεση στους κορονοϊούς SARS-CoV και MERS-CoV μπορεί να επάγει ανοσία για περίπου 2 (ίσως και 3 στον MERS-CoV) έτη, η οποία στη συνέχεια υποχωρεί. Για τον νυν κορωνοϊό αναλύσεις μαθηματικών μοντέλων δείχνουν ότι ίσως επάγει επίπεδα ανοσίας παρόμοια με τους εποχικούς κορωνοϊούς δηλαδή περίπου για 1 χρόνο, αν και για άτομα που δεν εμφάνισαν ή εμφάνισαν πολύ ήπια συμπτώματα (ασυμπωματικοί ή ολιγοσυμπτωματικοί ασθενείς) τα ερωτήματα σχετικά με την πιθανολογούμενη έκταση της ανοσίας δεν έχουν απαντηθεί.
Πηγή:
- Chinese Centre for Disease Control and Prevention - COVID19 - Novel Coronavirus Pneumonia diagnosis and treatment protocol
- Εθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ) - Νέος κοροναϊός 2019-nCoV
Περισσότερες πληροφορίες:
World Health Organization - Coronavirus disease 2019
Centers for Disease Control and Prevention - Coronavirus Disease 2019 (COVID-19)
European Centre for Disease Prevention and Control - COVID-19
Chinese Centre for Disease Control and Prevention - COVID19
Εθνικός Οργανισμός Δημόσιας Υγείας (ΕΟΔΥ) - Νέος κοροναϊός 2019-nCoV
 Guidance for Corona Virus Disease 2019: Prevention, Control, Diagnosis and Management. Edited by National Health Commission (NHC) of the PRC National Administration of Traditional Chinese Medicine of the PRC (en).
Guidance for Corona Virus Disease 2019: Prevention, Control, Diagnosis and Management. Edited by National Health Commission (NHC) of the PRC National Administration of Traditional Chinese Medicine of the PRC (en).
Διαβάστε επίσης:
